Calendário científico fevereiro 2023
Fagocitose de plaquetas dependente do EDTA devida a uma infeção subjacente
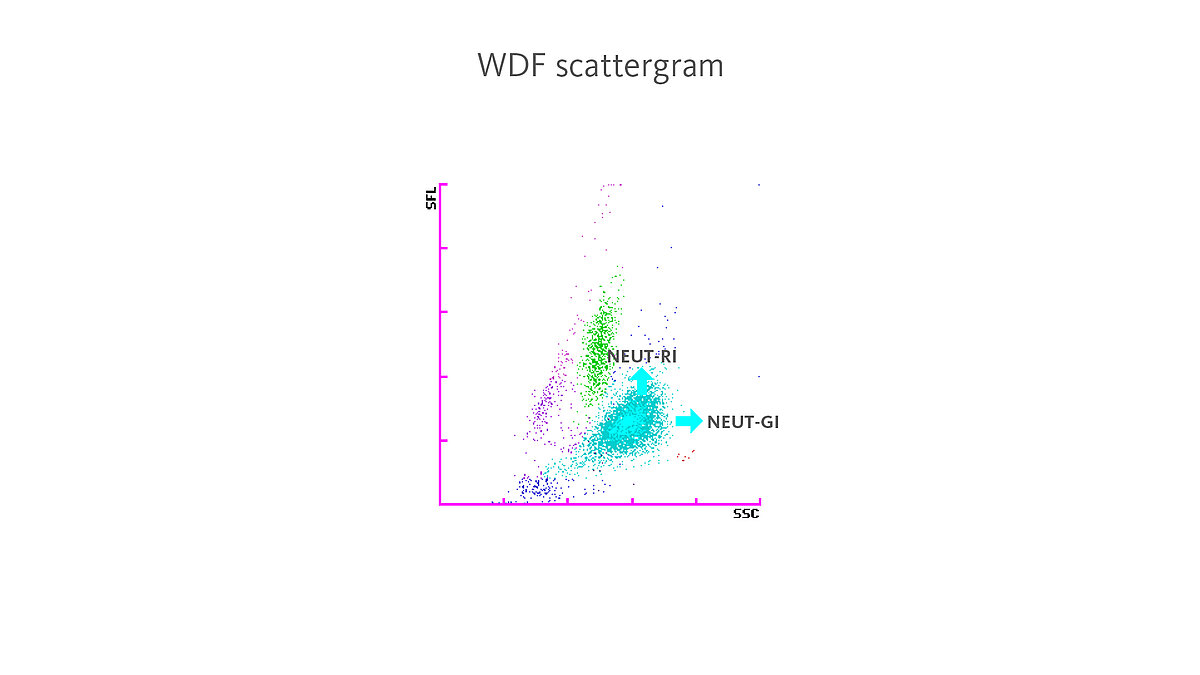
Que sinal de medição pode indicar uma ativação de neutrófilos (NEUT-RI)?
Fluorescência luminosa lateral (side fluorescence light, SFL)
Dispersão luminosa lateral (side-scattered light, SSC)
Altura do pico no histograma de plaquetas (PLT)
Dispersão luminosa frontal (forward-scattered light, FSC)
Congratulations!
That's the correct answer!
Sorry! That´s not completely correct!
Please try again
Sorry! That's not the correct answer!
Please try again
Notice
Please select at least one answer
Informação científica de suporte
Estratégias dos neutrófilos no contexto da resposta imunitária
Uma infeção bacteriana conduz a uma situação de inflamação no corpo humano e o sistema imunitário inato é ativado.
Na fase inicial da resposta imunitária inata os neutrófilos são ativados, proporcionando uma defesa de primeira linha não específica contra os agentes patogénicos. Para tal, são utilizadas duas estratégias diferentes [1]. Uma das estratégias é a secreção de citocinas e quimiocinas proinflamatórias, que atraem outros neutrófilos e ativam outras respostas do hospedeiro contra a infeção [2].
Para além disso, os neutrófilos removem os agentes patogénicos através da fagocitose e identificam os antigénios de forma a ativar a resposta imunitária adaptada [1]. Durante esta fase, os neutrófilos são altamente ativados, aumentando a sua granularidade e atividade metabólica. Este aumento da densidade da coloração e do número de grânulos presentes no neutrófilo é designado de “granulação tóxica”. Outro indicador da ativação neutrofílica é a presença de vacúolos citoplasmáticos, que ocorre aquando do aumento da atividade fagocitária [3]. Os neutrófilos ativados também apresentam um aumento da atividade metabólica a nível citoplasmático devido à produção de quimiocinas e citocinas.
Outro mecanismo observado nos neutrófilos ativados é a geração de armadilhas extracelulares de neutrófilos (NETs), as quais foram descritas como estruturas tipo teia compostas por ADN, histonas e grânulos, cujo objetivo é aprisionar e eliminar os agentes patogénicos [4].
Medição da granularidade e reatividade neutrofílica em analisadores hematológicos
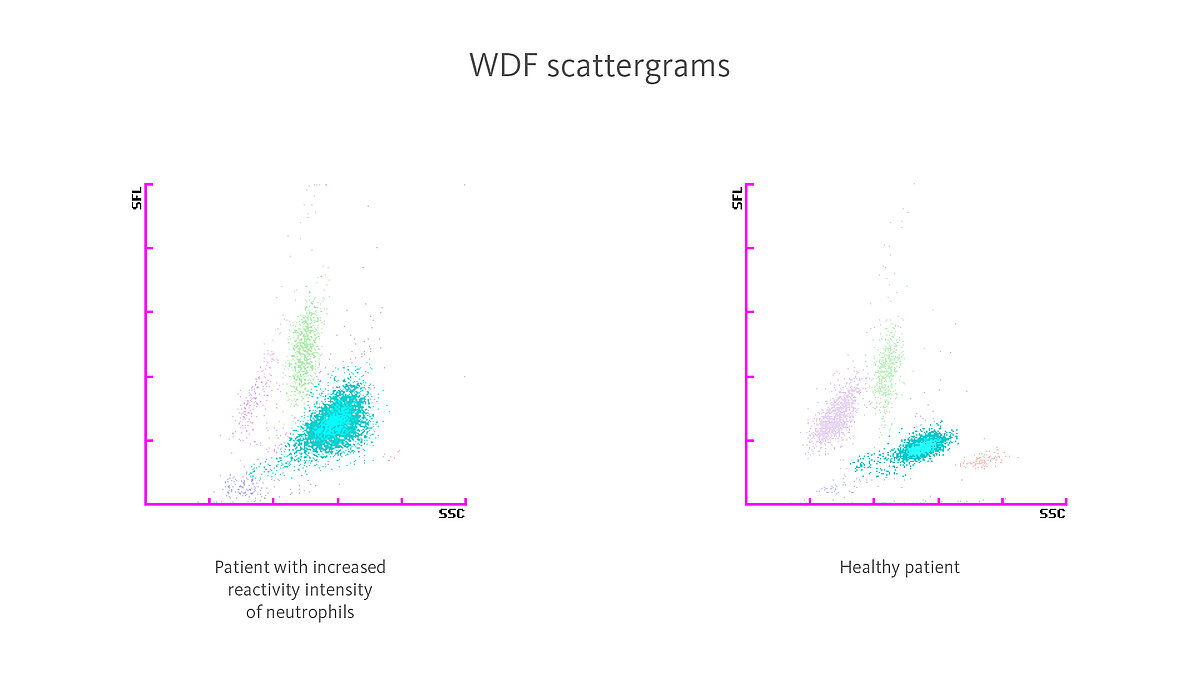
Nos analisadores hematológicos XN-Series, o aumento da reatividade dos neutrófilos conduz a um aumento da intensidade da fluorescência (SFL) no canal de medição WDF, enquanto que o aumento da granularidade conduz a um aumento da intensidade da dispersão (SSC).
Os parâmetros de inflamação alargados (“Extended Inflammation Parameters”) NEUT-RI (intensidade da reatividade dos neutrófilos) e NEUT-GI (intensidade da granularidade dos neutrófilos) – que constituem parâmetros de diagnóstico – tornam estas alterações mensuráveis.
Alguns estudos demonstraram que o aumento dos parâmetros NEUT-RI e NEUT-GI está presente de forma específica em infeções bacterianas [5,6].
Comportamento e destino das plaquetas em certas patologias subjacentes
Em casos muito raros, a produção de anticorpos antiplaquetários pode ser desencadeada por patologias subjacentes, tais como infeções bacterianas ou doenças oncológicas [7]. Este tipo de anticorpos ocorre de forma natural em aproximadamente 0,1% da população geral e em até 0,21% dos doentes internados [8].
O anticoagulante EDTA tem efeito como agente quelante sobre as membranas plaquetárias. Ao remover os iões Ca2+ induz uma alteração conformacional, expondo os antigénios crípticos dos recetores GpIIbIIIa presentes nas membranas plaquetárias. Os autoanticorpos podem, assim, ligar-se aos antigénios expostos, os quais ativam vias que conduzem à aglutinação, satelização e fagocitose pelos neutrófilos e, mais raramente, monócitos [9–11].
Este processo, designado de “pseudotrombocitopenia dependente do EDTA” não é uma doença, mas antes um fenómeno que ocorre in vitro. No entanto, a sua identificação é crucial para evitar tratamentos e medicação desnecessários. Uma vez que a presença de pseudotrombocitopenia está frequentemente associada a doenças autoimunes ou infeções, deve ser, portanto, acompanhada de investigação de possíveis doenças subjacentes [9]. As pseudotrombocitopenias provocadas por citrato e heparina são extremamente raras [12].
Neste caso, a pseudotrombocitopenia dependente do EDTA foi provavelmente desencadeada por uma infeção por Klebsiella pneumoniae.
Interpretação de resultados
Um doente acorreu ao hospital com queixas de mal estar e febre, acompanhadas de vómitos e sintomas de infeção do trato urinário ou pielonefrite. Foi confirmada uma infeção por Klebsiella pneumoniae através de uma hemocultura posterior.
Os resultados do hemograma obtido com o analisador XN-Series foram normais para leucócitos e eritrócitos, com trombocitopenia ligeira. Foi observado um aumento no parâmetro inflamatório alargado NEUT-RI (NEUT-RI 65,0 FI; intervalo de referência 42,0–50,6 IF [13]). Foi também apresentado o aviso “PLT Clumps?” (agregados plaquetários).
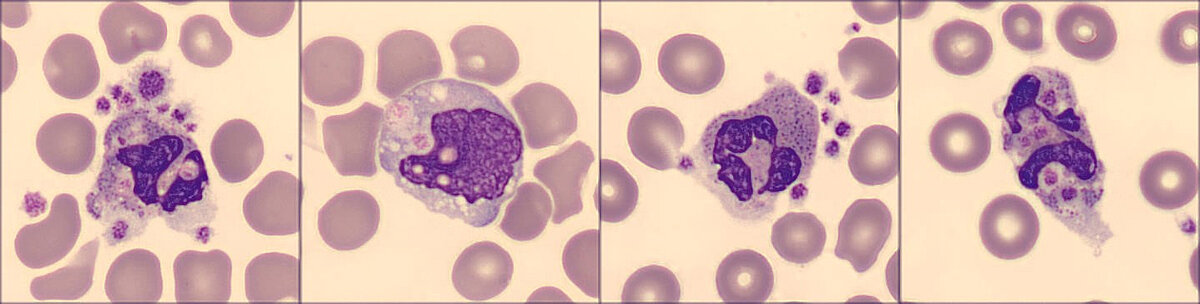
A análise imagiológica digital do esfregaço sanguíneo obtido a partir da amostra de sangue em EDTA revelou uma forte ativação neutrofílica, bem como presença de satelização plaquetária e fagocitose plaquetária pelos neutrófilos e monócitos (ver Fig. 3). O esfregaço de outra amostra de sangue colhida 14 horas mais tarde ainda revelou satelização e fagocitose, bem como vacuolização e destruição neutrofílicas.
Foi colhida uma nova amostra de sangue utilizando citrato como anticoagulante que não revelou a presença de satelização nem de fagocitose.*
* A utilização de citrato como anticoagulante não é suportada pela Sysmex e poderá ter impacto sobre as necessidades de desempenho analítico a validar pelo utilizador.
Referências
[1] Wright HL et al. (2010): Neutrophil function in inflammation and inflammatory diseases. Rheumatology. 49(9): 1618–31.
[2] Guerra FE et al. (2017): Epic Immune Battles of History: Neutrophils vs. Staphylococcus aureus. Front. Cell. Infect. Microbiol. 7: 286
[3] Zonneveld R et al. (2016): Analyzing Neutrophil Morphology, Mechanics and Motility in Sepsis: Options and Challenges for Novel Bedside Technologies. Crit Care Med. 44: 218–28.
[4] Brinkmann V et al. (2004): Neutrophil extracellular traps kill bacteria. Science. 303: 1532–5.
[5] Henriot I et al. (2016): New parameters on the hematology analyzer XN-10 (Sysmex™) allow to distinguish childhood bacterial and viral infections. Int J Lab Hematol. 39(1): 14–20.
[6] Cornet E et al. (2015): ): Contribution of the new XN-1000 parameters NEUT-RI and NEUT-WY for managing patients with immature granulocytes. Int J Lab Hematol. 37(5): e123–6.
[7] Sousa SM et al. (2020): Pseudothrombocytopenia: a case of platelet satellitism and phagocytosis by neutrophils. Platelets. 31(4): 541–3.
[8] Bartels PC et al. (1997): Screening for EDTA dependent deviations in platelet counts and abnormalities in platelet distribution histograms in pseudothrombocytopenia. Scand J Clin Lab Invest. 57(7): 629–36.
[9] Lippi G et al. (2012): EDTA-dependent pseudothrombocytopenia: further insights and recommendations for prevention of a clinically threatening artifact. Clin Chem Lab Med. 50(8): 1281–5.
[10] Tan GC et al. (2016): Pseudothrombocytopenia due to Platelet Clumping: A Case Report and Brief Review of the Literature. Case Rep Hematol. 2016:3036476.
[11] Ravel R et al. (1974): Platelet Satellitosis and Phagocytosis by Leukocytes. Lab Med. 5(6): 41–2.
[12] Sahin C et al. (2014): EDTA-induced pseudothrombocytopenia in association with bladder cancer. BMJ Case Rep. Bcr-2014-205130.
[13] L van Pelt J et al. (2022): Reference intervals for Sysmex XN hematological parameters as assessed in the Dutch Lifelines cohort. Clin Chem Lab Med. 60(6): 907–20.